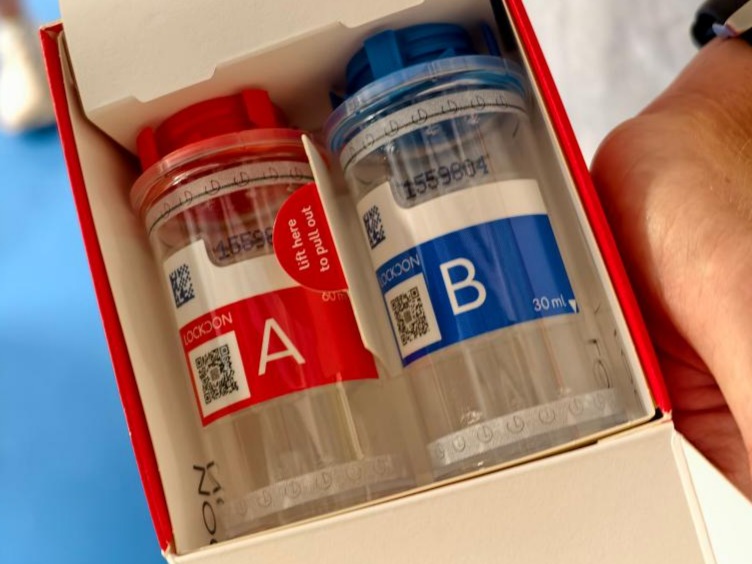
肝脏是人体至关重要的器官
却常因“沉默”特性被忽视
它不仅是消化系统的重要组成部分
还承担着代谢、解毒、免疫调节等多重功能
与睡眠节律也密切相关
多数人遵循“不舒服才看病”的原则
而肝脏疾病早期缺乏典型症状
进一步加剧了忽视风险
要及时关注身体信号

肝脏是典型的“沉默器官”
肝脏内部缺乏痛觉神经,只有表面肝包膜存在神经分布。因此,肝脏病变早期往往无症状,只有当损伤累积到一定程度(如肝包膜受牵拉)时,才会出现明显不适。
一旦肝脏受到伤害,全身化学成分的改变,就像现实世界里的化工厂发生了事故一样,可能是河流里有了臭水,也可能是空气里出现了毒气。

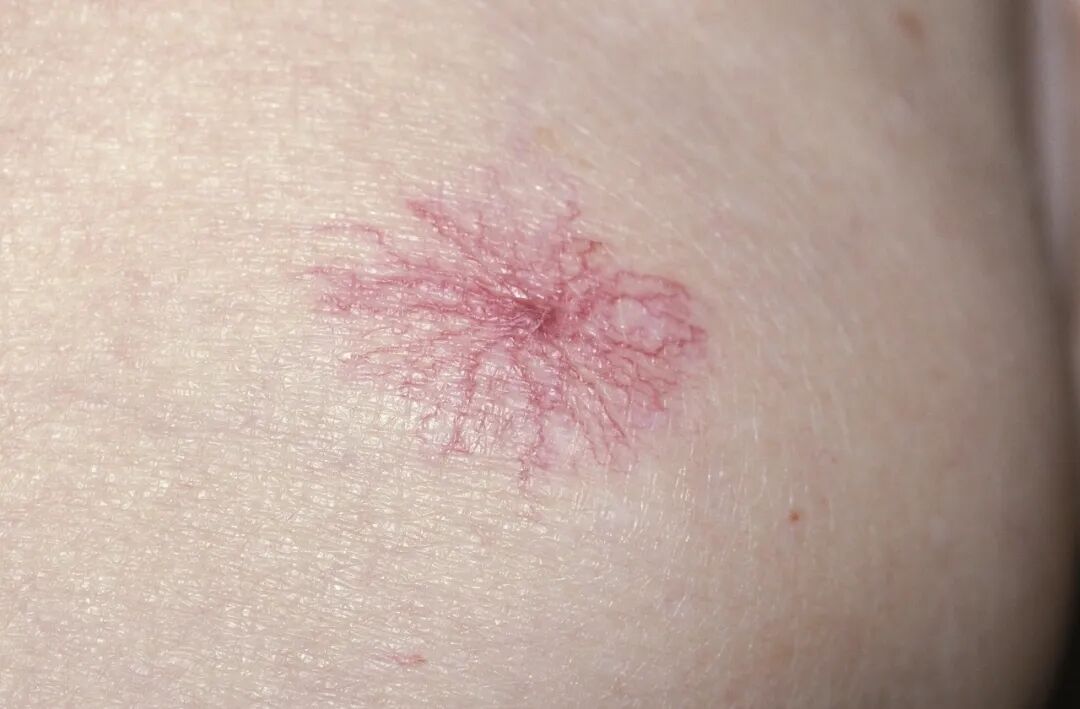
关键提示:
若出现小便持续深黄(类似浓茶色)或皮肤/眼白发黄,即使无其他症状,也应尽快检查肝功能,这可能是肝细胞损伤或胆道问题的直接信号。

这些项目是肝脏健康的“晴雨表”
定期检查是早期发现肝病的关键。
以下四项检查覆盖了肝功能评估、肝癌筛查及病因诊断:
肝功能检查(抽血)
核心指标:
谷丙转氨酶(ALT)、谷草转氨酶(AST)、白蛋白(ALB)。
转氨酶升高提醒你肝细胞已经被破坏,应该好好休息或通过药物缓解。
白蛋白降低,证明肝脏合成能力变差。若低于30 g/L,可能导致血浆渗透压下降,引发肝硬化腹水或下肢水肿。
甲胎蛋白(AFP)与肝脏超声
80%以上的原发性肝癌患者甲胎蛋白会升高,是早期筛查肝癌的重要指标。
需关注持续上升趋势,若甲胎蛋白持续增高,需进一步检查(如增强CT、磁共振)明确是否存在肝癌。
注意:
胃肠道慢性炎症、卵巢疾病、前列腺疾病、怀孕也可能导致甲胎蛋白轻度升高,需结合超声及其他检查综合判断。
影像学检查(超声/磁共振)无创、便捷,可观察肝脏形态、结构及占位性病变(如肿瘤、囊肿、血管瘤)。
1厘米左右的肿瘤可通过肝脏超声发现,超声造影技术可进一步检测5毫米至1厘米的小病灶。若超声结果不明确,可补充磁共振检查。
常见良性病变:
肝囊肿、血管瘤、肝内胆管结石、钙化灶等多为良性,进展缓慢(如钙化灶、结石可能多年无变化),通常每年复查超声即可。
血管瘤需避免辛辣刺激食物(如酒精、辣椒),减少血管刺激;
囊肿一般无需处理,每半年至一年复查彩超监测大小变化。
乙肝与丙肝标志物(抽血)
我国多数肝病与乙肝、丙肝病毒感染相关(尽管疫苗接种后乙肝发病率显著下降)。
检测乙肝五项及丙肝抗体,可明确是否存在病毒感染及感染状态(如“大三阳”“小三阳”),并评估传染性与治疗需求。
表面抗原(HBsAg)阳性:提示感染乙肝病毒,且病毒可能持续复制。
e抗原(HBeAg)阳性:代表病毒复制活跃,传染性较强(但与病情轻重无关)。
核心抗体(抗-HBc)阳性:单独阳性提示既往感染已康复;
若与表面抗原同时阳性,说明仍为现症感染,需定期监测。

避开伤肝“高危因素”
日常生活中,以下行为最易损伤肝脏,需尽量避免:
饮酒:
酒精直接损伤肝细胞,是肝硬化的重要诱因。

过度熬夜与劳累:
长期睡眠不足或体力透支会加重肝脏代谢负担。
滥用药物:
部分药物(如抗生素、解热镇痛药、他汀类降脂药)可能损伤肝功能,用药需遵医嘱,避免自行长期服用。